
Johannes Vermeer: Ragazza con Turbante
Il problema clinico
L’alopecia areata è una alopecia non cicatriziale, ad esordio acuto ed a verosimile patogenesi autoimmune. Nell’Alopecia Areata si ha una alterazione del ciclo follicolare senza avere però una distruzione permanente del follicolo.
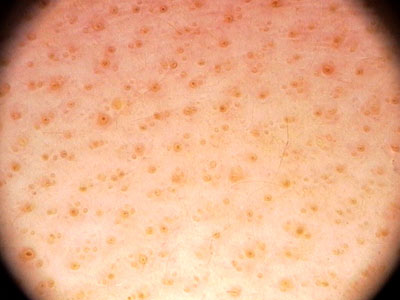
La dermatoscopia mostra che i follicoli sono tutti presenti
I follicoli colpiti dall’Alopecia Areata interrompono la loro fase di crescita ed entrano prematuramente in riposo. A seconda della severità con cui il follicolo é colpito il pelo può essere gravemente danneggiato, e rompersi pochi mm dopo la sua fuoriuscita dall’ostio follicolare (pelo a punto esclamativo), o essere solo lievemente danneggiato e cadere come pelo in telogen.

Pelo a punto esclamativo
Talvolta il follicolo colpito riesce a prolungare, seppure con difficoltà l’anagen producendo però un pelo distrofico.
Durante il telogen il follicolo appare protetto dalla malattia e continua regolarmente il suo ciclo fino alla ripresa di un nuovo anagen. In questa fase tuttavia l’attività del follicolo viene nuovamente compromessa e il ciclo follicolare viene arrestato in anagen precoce, prima che il follicolo abbia prodotto il pelo.
Classificazione
In base all’estensione clinica l’Alopecia Areata può essere distinta in: alopecia areata in chiazze, singole o multiple, alopecia areata che coinvolge tutto il cuoio capelluto (Alopecia Totale) e alopecia areata che interessa anche tutti i peli del corpo (Alopecia Universale).
Le chiazze possono interessare qualsiasi area del corpo, ma sono più frequentemente localizzate a livello del cuoio capelluto e della barba. A livello del cuoio capelluto la zona più colpita é la regione parietale; quando la chiazza alopecica si localizza in sede temporo-occipitale, in corrispondenza dell’attaccatura dei capelli, si parla di ofiasi.
Seppure raramente la malattia può interessare esclusivamente le ciglia o le sopracciglia. Ai margini delle chiazze in fase di attività sono caratteristici i peli a punto esclamativo, che rappresentano un segno clinico patognomonico dell’Alopecia Areata. Questi peli, che cadono in circa 1-2 settimane, indicano che la malattia è in fase di progressione. Non é raro osservare a livello della chiazza la presenza di peli del vello. Questi non sono tuttavia indicativi di una futura ricrescita. Allo stesso modo, non sono indicativi di una futura ricrescita i cosiddetti peli cadaverizzati, che appaiono come punti neri a livello dell’ostio follicolare. I capelli bianchi sono spesso risparmiati dalla malattia e quando questa ha un esordio acuto, in un soggetto con capelli brizzolati, può accadere che il paziente, improvvisamente, si ritrovi con tutti i capelli bianchi, in quanto l’Alopecia Areata ha colpito selettivamente i capelli pigmentati. In fase di ricrescita i capelli sono spesso inizialmente bianchi o di un colore più chiaro di quello originale. Talvolta l’alopecia areata esordisce con una perdita diffusa dei capelli, senza le tipiche chiazze (Alopecia Areata Incognita).
Frequenza
L’incidenza e la prevalenza della malattia non si conoscono, ma si è stimato che l’1,7% della popolazione va incontro ad un episodio di Alopecia Areata nel corso della vita. Nel 50% dei casi l’Alopecia Areata compare prima dei 20 anni, nel 20-30% dopo i 40 anni. La malattia colpisce in egual misura i due sessi [2].Una familiarità per la malattia é presente in circa il 20% dei pazienti; nei gemelli monozigoti l’alopecia areata si presenta di solito alla stessa età e con gli stessi aspetti clinici.
Fattori scatenanti
L’eziologia è ancora sconosciuta e si ritiene che un fattore scatenante, ancora ignoto, sia in grado di innescare il processo autoimmune in un soggetto geneticamente predisposto [3]. Diversi Autori ipotizzano un possibile ruolo di agenti virali nell’eziologia dell’Alopecia Areata. Sebbene la presenza di foci dentari e tonsillari sia stata in passato considerata importante nella eziologia della malattia, i dati attuali escludono con certezza l’ipotesi che l’Alopecia Areata sia una malattia focale. Nell’ultimo decennio numerosi dati clinici e sperimentali hanno mostrato che il sistema immunitario é influenzato da eventi emozionali e stressanti. L’eziopatogenesi psicosomatica dell’Alopecia Areata è tuttavia tutt’altro che dimostrata.
Associazioni
Malattie autoimmuni. Numerose malattie a patogenesi autoimmune sono frequentemente osservate sia nei pazienti con Alopecia Areata che nei loro familiari (tiroidite di Hashimoto, morbo di Basedow, vitiligine, gastrite cronica atrofica). Alterazioni immunologiche. I pazienti con Alopecia Areata presentano spesso alterazioni dell’immunità umorale per la presenza di autoanticorpi circolanti organo e non-organo specifici. Lo studio delle sottopopolazioni linfocitarie può rivelare un aumento del rapporto linfocitario Thelper / Tsuppressor.Atopia. Più del 40% dei pazienti con Alopecia Areata presenta segni di atopia. L’associazione con atopia è da molti considerata un fattore prognostico negativo.Sindrome di Down. La sindrome di Down si associa ad Alopecia Areata nel 6-13% dei casi. In questi pazienti la malattia presenta generalmente un decorso cronico con scarsa risposta alle terapie. Alterazioni ungueali. I pazienti affetti da Alopecia Areata presentano spesso alterazioni ungueali la cui gravità non é però correlata con la gravità e la prognosi della malattia. Le anomalie ungueali di più frequente riscontro sono il pitting geometrico e la trachionichia (distrofia delle venti unghie).
Diagnosi
La diagnosi della malattia è clinica, anche se diverse patologie entrano in diagnosi differenziale con l’Alopecia Areata.
- Pull test: E’ utile per stabilire lo stato di attività della malattia. Se la malattia è in fase acuta è possibile estrarre facilmente ciuffi di peli sia in telogen che distrofici.
- Dermatoscopia del cuoio capelluto: Utile a rivelare i cosiddetti “yellow dots”, ovvero aloni monomorfi ovalari e giallastri presenti attorno all’ostio follicolare.
- Biopsia: La densità follicolare è normale. E’ caratteristico osservare, a livello peribulbare, un denso infiltrato linfocitario di tipo T. Il rapporto linfocitario Thelper / Tsuppressor é particolarmente alto durante le fasi di attività, mentre la composizione dell’infiltrato si modifica nelle chiazze che non sono più in fase di attività o che rispondono a trattamenti [6]. I follicoli contengono generalmente un fusto sottile e privo di midollo.
- Esami di laboratorio: Non esiste alcun esame di laboratorio utile a individuare la possibile eziologia dell’Alopecia Areata. Può essere tuttavia opportuno effettuare alcuni accertamenti laboratoristici volti ad evidenziare eventuali malattie autoimmuni tiroidee associate.
Prognosi
L’andamento di questa malattia é imprevedibile. Nel 40% dei casi i peli ricrescono spontaneamente (30% entro 6 mesi, 50% entro 1 anno), ma il decorso dell’affezione é tipicamente cronico-recidivante e spesso le recidive sono più gravi dell’episodio iniziale. La guarigione spontanea è più frequente nelle Alopecie Areate di grado lieve (minore del 40% cuoio capelluto interessato). L’ofiasi ha la prognosi peggiore. Fattori prognostici negativi sono anche l’esordio in età pediatrica e l’associazione con l’atopia.
Obbiettivi per la gestione clinica
L’Alopecia Areata è una malattia molto difficile da trattare. Il suo decorso spesso non permette di valutare l’efficacia dei trattamenti poiché una ricrescita indotta dal farmaco può non distinguersi da una ricrescita spontanea. Alcuni trattamenti sono in grado di indurre ricrescita di capelli, ma nessuno guarisce il problema. La scelta del trattamento da prescrivere dipende dall’estensione della malattia e dall’età del paziente.
Qualsiasi trattamento deve essere protratto per almeno 9-12 mesi prima di poterne valutare l’efficacia e non esiste alcun dato clinico o laboratoristico che permetta di predire se il paziente ne trarrà qualche beneficio. Purtroppo non ci sono in letteratura studi controllati che comparino l’efficacia dei diversi trattamenti su un campione omogeneo di pazienti. E’ importante che il paziente con alopecia areata riceva un supporto psicologico in quanto la malattia influenza negativamente la qualità di vita del paziente. E’ anche opportuno spiegare al paziente che l’uso della parrucca non ha alcun effetto negativo sulla malattia.
Opzioni terapeutiche in caso di Alopecia Areata
Steroidi sistemici
Gli steroidi sistemici ad alte dosi, in terapia pulsata e per tempi brevi, sono efficaci nell’Alopecia in chiazze in fase acuta nel 60% dei casi (non sono efficaci nell’ofiasi). In letteratura sono riportati studi che dimostrano l’efficacia dei seguenti steroidi sistemici:
- Metilprednisolone: e.v. 500 mg/die per 3 giorni consecutivi / mese per 3 mesi (1/2 dose nei bambini)
- Prednisolone: p.o. 300 mg/die per 1 giorno al mese per 4 mesi (5 mg/kg nei bambini)
- Desametasone: p.o. 5 mg/die per 2 giorni consecutivi / settimana per 6 mesi (1/2 dose nei bambini).
Purtroppo questi studi non sono controllati e non sono comparabili. I protocolli utilizzati sono infatti diversi tra loro e i gruppi di pazienti non sono omogenei. Gli steroidi sistemici non sono inoltre privi di effetti collaterali come aumento di peso, aumento della pressione arteriosa, sindrome di cushing, osteoporosi ed irregolarità mestruali.
Steroidi intralesionali
Gli steroidi intralesionali sono utili nell’Alopecia in chiazze < 40% e nell’Alopecia Areata delle sopracciglia. Non sono indicati nei bambini < 10 anni. I risultati che si ottengono sono buoni (90% di ricrescita nell’Alopecia in chiazze), nonostante le recidive siano frequenti. Si utlizza il triamcinolone acetonide diluito in soluzione salina (5-10 mg/ml) ed iniettato nella chiazza di Alopecia Areata a livello intradermico (0.1 ml per punto). Non si devono eccedere i 20 mg per volta e le iniezioni vanno ripetute 1 volta al mese. La terapia va sospesa se non c’è risposta in 6 mesi. Un possibile effetto collaterale di questa terapia è l’atrofia della cute, più frequente se le iniezioni vengono fatte troppo superficialmente.
Steroidi topici
Sono efficaci nell’Alopecia in chiazze, così come nell’Alopecia Totale / Alopecia Universale stabili. Abbiamo recentemente pubblicato uno studio per provare l’efficacia del clobetasolo propionato 0.05% unguento nell’Alopecia Totale e nell’Alopecia Universale. Un gruppo di 28 pazienti ha applicato 2.5 gr di unguento in occlusione su metà del cuoio capelluto per 6 notti a settimana per 6 mesi. In caso di ricrescita il trattamento è stato proseguito su tutta la testa per altri 6 mesi. L’applicazione su mezza testa ha permesso di non confondere una ricrescita farmaco-indotta da una ricrescita spontanea e di dimostrare l’effetto locale, e non sistemico, dello steroide nell’indurre la ricrescita dei capelli. Su 28 pazienti, 8 hanno risposto alla terapia (28.5%). Sono comunque necessarie 6-14 settimane prima di ottenere dei risultati e non sono infrequenti le recidive. Come effetti collaterali si sono verificati follicoliti, teleangiectasie e atrofia cutanea di grado lieve. Molti altri steroidi topici sono stati utilizzati nel trattamento dell’Alopecia Areata, ma nessuno ha mostrato l’efficacia del clobetasolo.
Immunoterapia topica
SADBE (dibutilestere dell’acido squarico) e DFC (difenilciprone) sono due agenti, non presenti in natura, attualmente utilizzati per l’immunoterapia topica. Il fine della terapia è quello di indurre una modesta dermatite allergica da contatto a livello del cuoio capelluto affetto da Alopecia Areata. Il meccanismo d’azione non è ancora ben chiaro, ma si ritiene possa avvenire attraverso 2 possibili meccanismi:
- Il nuovo antigene, SADBE o DFC, compete con l’antigene ancora ignoto che causa l’Alopecia Areata distraendo così la risposta immunitaria da quest’ultimo.
- Una immunostimolazione protratta può determinare la produzione aspecifica di linfociti T suppressor in grado di eliminare la risposta immunitaria presente a livello follicolare.
La sensibilizzazione viene effettuata tramite patch test col prodotto al 2% in acetone mantenuto per 48 ore sul cuoio capelluto. Dopo 21 giorni si inizia ad applicare 1 volta a settimana una diluizione dell’agente sensibilizzante, opportunamente scelta in base alla reazione presente. L’immunoterapia topica è ben tollerata ed ha un buon profilo di sicurezza. Purtroppo valutare l’efficacia di questa terapia è molto difficile poiché gli studi presenti in letteratura riportano campioni di pazienti non comparabili e non omogenei. Nella nostra esperienza l’Alopecia in chiazze risponde nel 50-60% dei casi e l’Alopecia totale/ Alopecia Universale nel 30%. Questa terapia non efficace se l’Alopecia Areata è in fase acuta, è riservata infatti solo alle forme stabili. Col tempo i pazienti possono poi sviluppare una tolleranza immunitaria nei confronti dell’allergene. In questi casi è necessario utilizzare un allergene alternativo.Gli effetti collaterali possono essere una reazione locale troppo intensa, orticaria, linfoadenopatia regionale, acromie, eruzioni lentigginose.
Antralina (ditranolo)
E’ il farmaco topico generalmente utilizzato per l’Alopecia Areata in età pediatrica poiché efficace e privo di effetti collaterali importanti. E’ un immunomodulatore che agisce tramite un effetto irritante sulla cute. Può essere applicata ad alte concentrazioni per 1-2 ore (short contact therapy) o a basse concentrazioni per 8-10 ore, solitamente quelle notturne, tutti giorni della settimana. Possono essere necessari diversi mesi per vedere dei risultati cosmeticamente accettabili. Studi riportati in letteratura stimano comunque un 20-25% di ricrescita.
Fototerapia
Può essere utile nel trattamento dell’Alopecia Totale / Alopecia Universale anche se studi retrospettivi non ne hanno riportato l’efficacia [18]. La presenza di capelli può essere un limite alla penetrazione dei raggi UV, quindi la fototerapia non è molto efficace nell’Alopecia in chiazze e nel mantenimento della ricrescita. Non è inoltre indicata nei bambini. La percentuale di recidive dopo trattamento e’ elevata e numerose sedute sarebbero necessarie per mantenere i risultati ottenuti.


